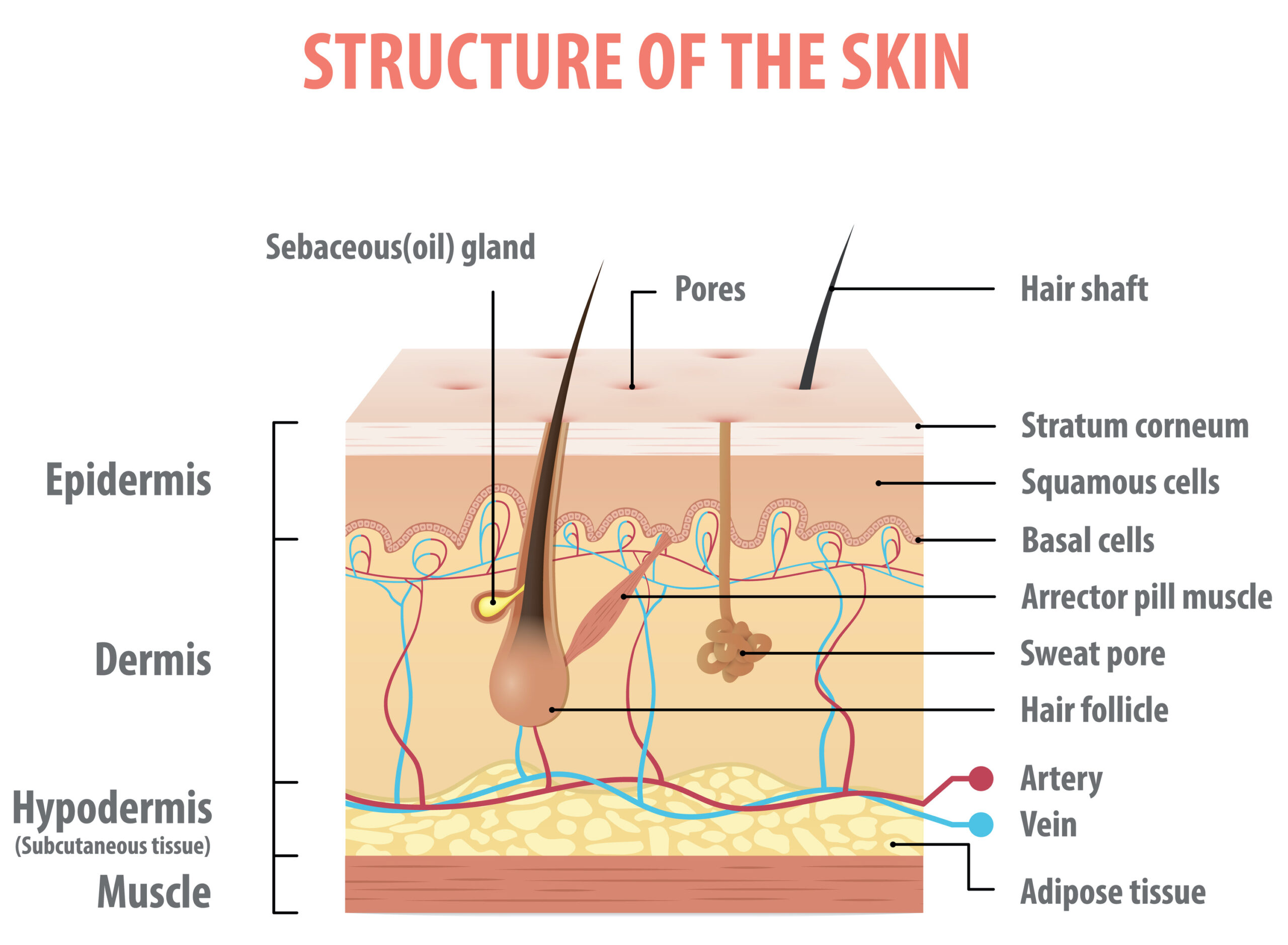
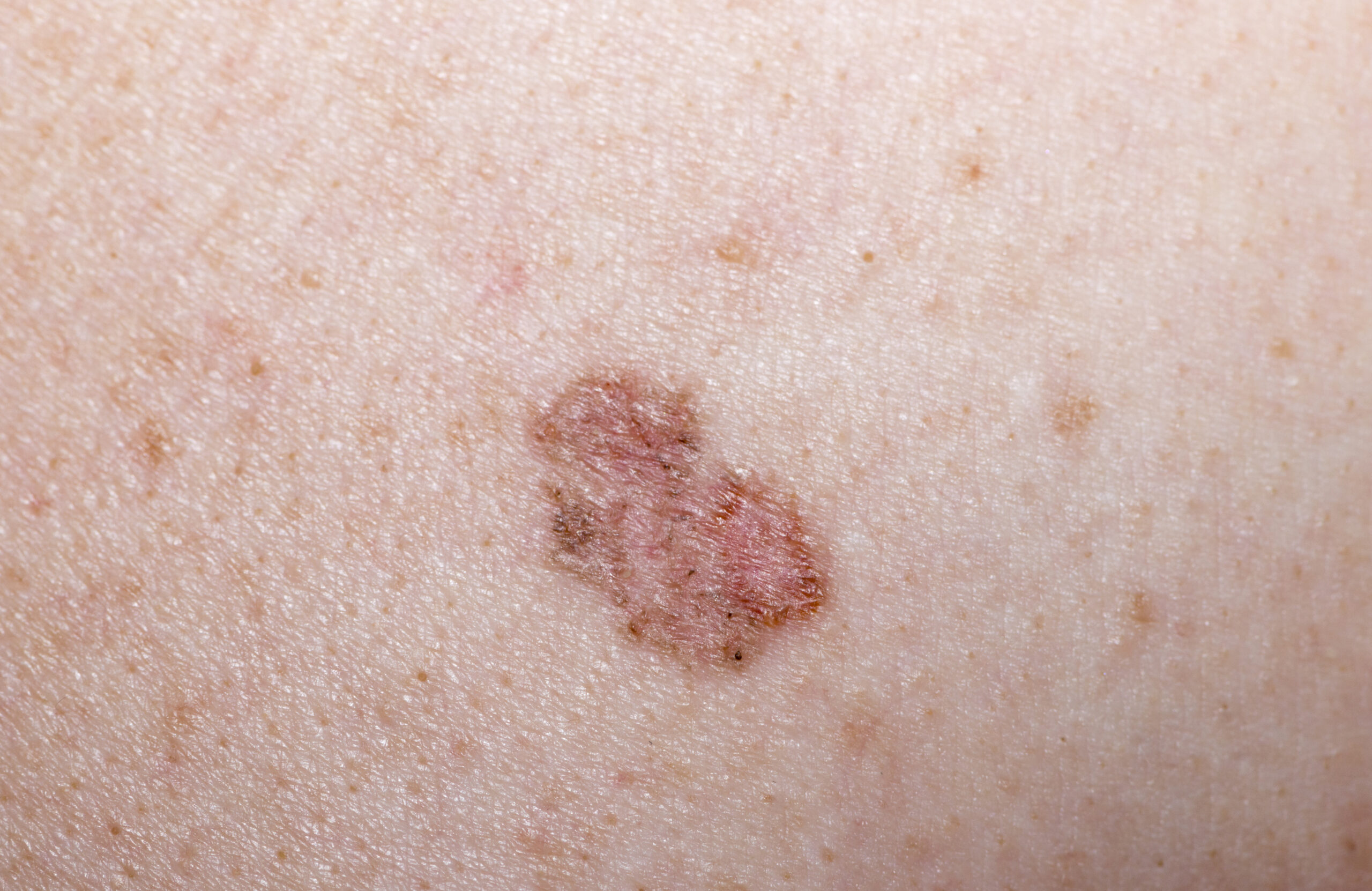
Tumori (non melanoma) della pelle: riconoscerli, prevenirli e curarli
I tumori non melanoma della pelle sono tra i tumori più diffusi in assoluto ma possono essere curati con sicurezza. I tumori della pelle, infatti, difficilmente si diffondono ad altri organi dando metastasi.
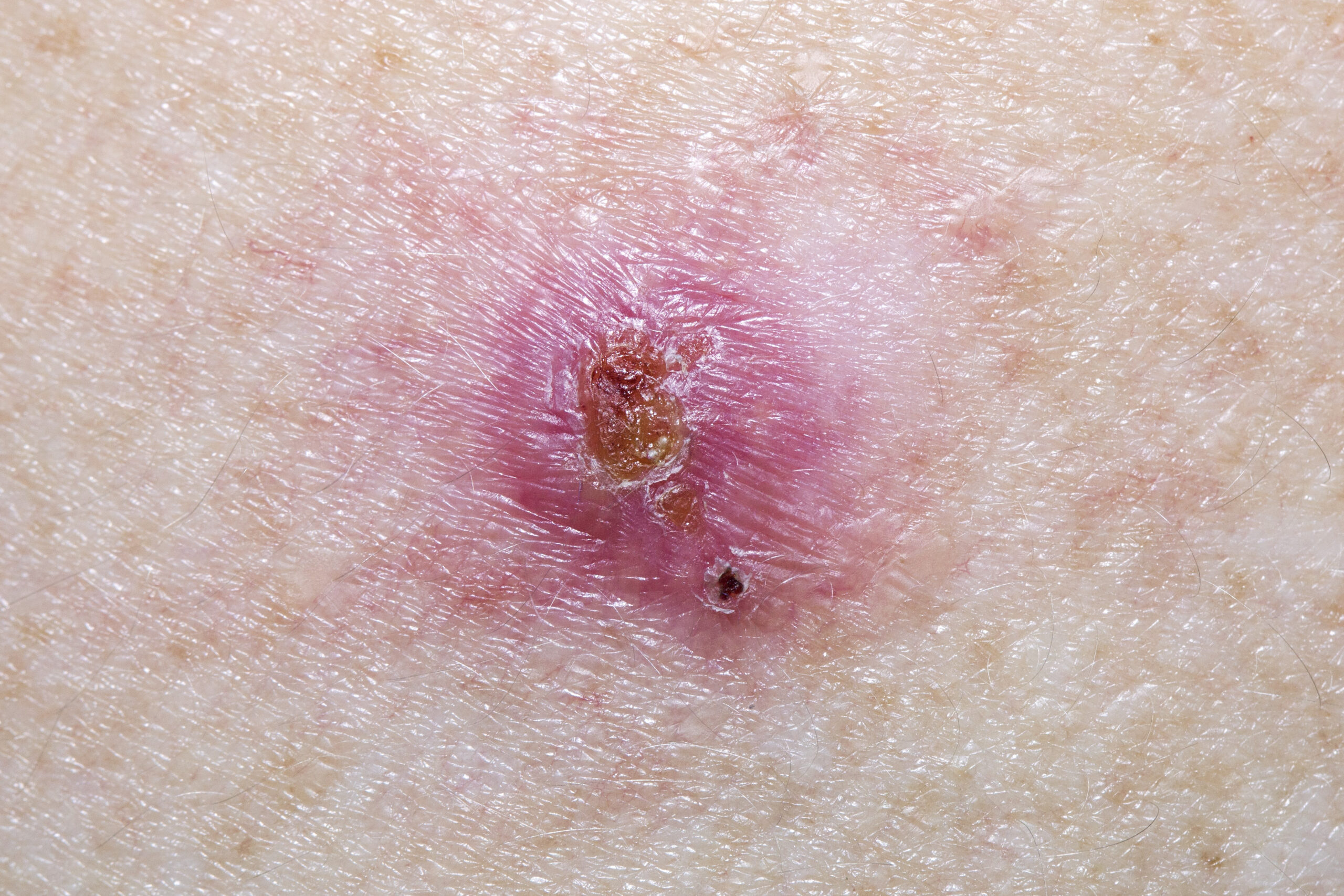
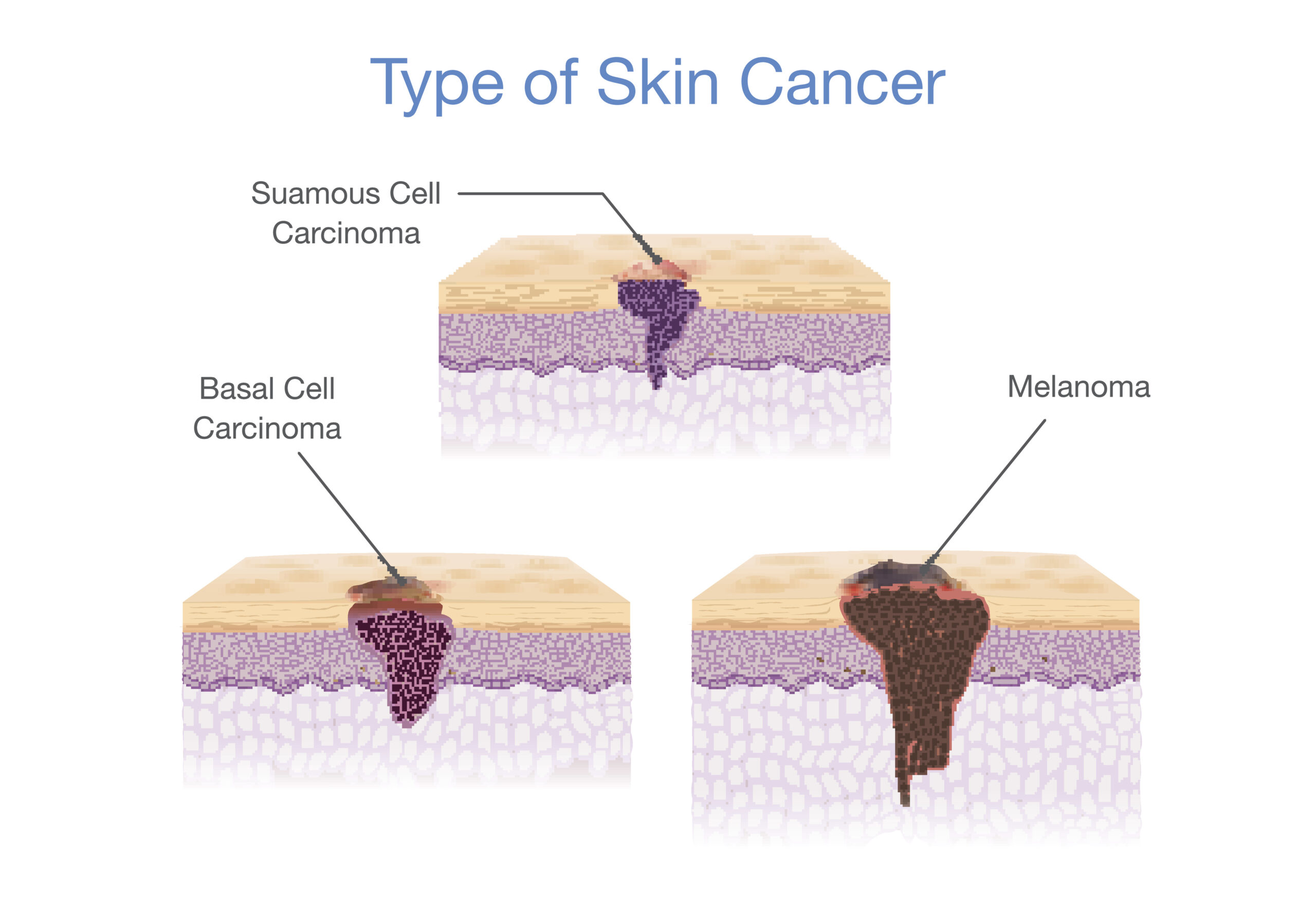
Escludendo i melanomi, i tumori non melanoma della pelle che si riscontrano più di frequente sono i basaliomi (8/10) e i tumori spino cellulari (2/10).
Carcinomi spinocellulari e basaliomi rappresentano il 99% dei tumori della pelle non melanomatosi.